Ponencia presentada en las Jornadas de la Asociación Madrileña de Salud Publica (AMASAP)
Manuel Díaz Olalla Ateneo de Madrid, 26 de noviembre de 2024
(Se puede descargar la ponencia completa en PDF pulsando en este link)
Como profesionales, pero también como seres humanos sensibles a las injusticias,
estamos comprometidos con la equidad. Siempre conviene recordar que la lucha
por la equidad en la salud tiene como objetivo dar a cada cuál lo que necesite
o, traducido en términos de salud pública, luchar contra las desigualdades
injustas que, además, se pueden combatir con medidas de políticas públicas,
formando parte de la lucha por la justicia social, como queda elocuentemente
plasmado en esta imagen que, por ello, vale más que mil palabras (CC BY 4.0;
Universidad de Rice y OpenStax).
En este contexto el territorio es uno de los ejes en donde se dan, y se pueden
analizar y explicar, las desigualdades en salud, formando parte de sus
determinantes estructurales.
Fuente: Comisión para reducir las
desigualdades sociales en España (2010) MSC, modificado de Solar e Irwin (OMS)
Las clases más favorecidas desplazan
en el territorio a las demás a base de incrementar el precio del suelo y, por
tanto, de la vivienda. Es la teoría de la segregación urbana que explica que la
población en las ciudades se halle distribuida según la variable socioeconómica,
en sentido general. Compréndase, además y según se desprende del esquema
anterior, que el territorio es un factor de desigualdad con entidad propia,
cuyo efecto no es solo la suma de los demás factores (clase social, por
ejemplo) que se distribuyen de modo diferencial en él, sino que tiene entidad
propia e independiente. De alguna manera, esta evidencia contrastada en
múltiples análisis, aporta argumentos a quienes rechazan la validez de la
llamada “falacia ecológica”, llevándonos a plantear que nadie puede ser una
isla en el entorno en que vive y que, por encima de características
individuales, el efecto de lo que le rodea (“el vecindario” en términos de la
teoría multivariante) determina también la salud y la calidad de vida. En el
siguiente gráfico se observa cómo en esta ciudad, en 2021, en los distritos de
mayor desarrollo es 4 veces más frecuente la presencia de hogares de clase
social favorecida que desfavorecida (razón de 0,25), situación segregadora que
viene agudizándose en los últimos años pues en 2013 esta relación era de 1 de
cada 2 (0,54).

Una vez aquí se puede explicar que el subtítulo de esta intervención
se fundamenta en que los datos que se exponen proceden de los 4 Estudios de
Salud de la ciudad de Madrid (Madrid Salud, Ayuntamiento de Madrid), que me
honro en haber ideado, impulsado y dirigido, que recogen información de lo
sucedido en esta ciudad en los dos últimos decenios, titulados como 2008 (
https://bit.ly/4fSsx4D),
2014 (
https://bit.ly/3Pq1u5M),
2018 (
https://bit.ly/407qRyi)
y, más recientemente, como 2022 (
https://bit.ly/4h4nwqp ). El primero
se empezó a gestar en 2004 y el último se ha publicado en 2024, de ahí la
alusión, en términos
gardelianos, a
los veinte años. Todos ellos se pueden consultar y descargar en la actualidad
de la página web de Madrid Salud (
https://bit.ly/3DMjzsh o
https://madridsalud.es/estudios-de-salud/)
En relación con la metodología, los datos que se ofrecen
proceden algunos de análisis de información agregada, aunque también,
otros, de información individual (encuestas) que agregamos nosotros, bien
sean indicadores de salud como de determinantes
sociales (demográficos y SE), de hábitos, medioambientales y relativos al
sistema de cuidados.
Como en cualquier trabajo epidemiológico el objetivo final
es la búsqueda de la causalidad, pero este anhelo choca con las limitaciones
de los diseños (descriptivos) ecológicos en un solo nivel. Estos son buenos
para enunciar hipótesis que deben ser después verificadas, o rechazadas, a
partir de otros abordajes más demostrativos. Se compensa este déficit con aproximaciones
analíticas (casos y controles transversales: explicación o predicción) cuando
hay datos individuales.
Las divisiones administrativas con que se trabaja (distrito, barrio, sección
censal) son fundamentales para el análisis. Cuando es posible prevalece
el interés por el análisis en área pequeña, que asegura mucha más homogeneidad de la población que contiene, lo que ayuda
a encontrar evidencias más claras en la relación entre indicadores de salud y
otros de determinantes de la misma, si bien el escaso volumen poblacional
complica la consistencia estadística de los resultados. Los mapas son, como se verá, la herramienta
fundamental de estos análisis, aportando las herramientas de georreferenciación
una nueva y prometedora perspectiva ya que hacen posible desencorsetar los
estudios de esas divisiones territoriales preestablecidas, tan limitantes.
Sobre ello, las fuentes de información según tipo de área
son:
Distrito
(21) (media 166.000 hab)
•
Determinantes: Padrón Municipal de Habitantes
(PMH), Encuesta de salud
•
Salud: Movimiento Natural de Población (MNP), Conjunto
Mínimo Básico de Datos (CMBD), Encuesta de salud, registros sistema sanitario
Barrio
(131) (media 26.700 hab)
•
Determinantes: PMH
•
Salud: (mortalidad) MNP, (morbilidad) CMBD,
registros sistema sanitarios
SSCC (2.450) (media 1.450 hab)
•
Determinantes: PMH
•
Salud: (mortalidad) MNP
La similitud o el
antagonismo en la distribución de variables o indicadores
El apasionante mundo de los mapas.
En el siguiente mapa del Instituto de Estadística de la
Comunidad de Madrid se observan los distritos y barrios de la ciudad de Madrid.

Una de las grandes ventajas de analizar los datos en los
mapas es la búsqueda visual de la similitud o el antagonismo en la distribución
de distintas variables o indicadores. Esta concordancia o su ausencia se puede
corroborar con cálculos estadísticos. Esto me trae a la memoria cuando, en los
inicios de esos trabajos, allá por el año 2004, como carecíamos de software
para representar la distribución de variables en mapas solicitamos a los
compañeros de la Dirección de Estadística municipal, que sí contaban con él,
nos trasladaran los datos tabulados a mapas de la ciudad por distritos,
asignando colores a grupos de distritos según rangos de la variable a
representar. Recuerdo que el primer mapa que les pedimos fue el de la
distribución de la renta bruta disponible per cápita del año 2000. Al día
siguiente de enviarles la convenida tabla nos devolvieron un mapa en el que, en
4 grupos, se coloreaban los 21 distritos según tramos del indicador.
Continuamos los sucesivos días enviándoles otras tablas con más indicadores de
salud (esperanza de vida al nacer -EVN-, tasa de mortalidad por EPOC, tasa de
mortalidad por enfermedades infecciosas, tasa de obesidad infantil, etc) que
ellos respondían diligentemente con los respectivos mapas. Hasta que un buen
día nos llamaron para preguntarme en tono jocoso, pero no exento de fundamento,
que para qué les pedíamos tantos mapas si con el que hicieron el primer día,
tan solo cambiando el título, podríamos representar todo lo demás. Reímos la
chanza, pero al repasar, más despacio, uno detrás del otro entendimos el enorme
parecido que tenían: sin duda muchos indicadores de salud se distribuyen igual
o de forma muy parecida a la renta per cápita. A continuación, se traslada
algún ejemplo de lo dicho.


Sorprende ver cómo aquellos mapas se parecen, no solo entre
sí, sino con los que podemos hacer hoy con datos actualizados al representar
los mismos indicadores, aunque globalmente todos hayan mejorado al hacerlo de
modo general la salud de la población. En realidad, lo que se representa de
esta manera son posiciones relativas de unos (distritos) respecto a otros, de
modo que sea posible interpretar esta persistencia ordinal comparativa mediante
lo que podríamos denominar la “ley del ascensor” que informa de que cuando
tenemos apiladas en un elevador un conjunto de cajas y este asciende 10 pisos,
por ejemplo, cuando se abre de nuevo la puerta, aunque todas las cajas
objetivamente están más arriba, las que estaban encima siguen encima y las que
se encontraban debajo permanecen en esa misma situación.
En los años 80, el demógrafo del Ayuntamiento de Madrid
Enrique Montoliú, junto con otros científicos, a la luz del conocimiento que
entonces tenían, explicaba que existen “dos ciudades de Madrid”, en lo que
tiene que ver con su situación socioeconómica, separadas por una línea que se
traza desde la entrada de la carretera N-V por el Sur-Oeste, continuando por la
M-30 dirección NE, hasta salir de la ciudad por la carretera N-II, al Este. En
el siguiente mapa se dibuja ese trayecto, mientras que no deja de sorprender
cómo, entonces y ahora, esa línea (la llamada entonces “línea de la pobreza”)
separa dos realidades de la ciudad que si antes eran claras en la actualidad
son contundentes: por fuera de la línea se sitúan los problemas, por dentro, se
vive una situación mucho mejor. Como se ha señalado concurren en ese espacio
externo al trazado situaciones de precariedad con mala salud de la población.
Determinantes
sociales
El papel de la demografía en las diferencias
territoriales.
Si decidiéramos ajustarnos a un guion preestablecido en
virtud del cual para llegar al análisis de las inequidades en la salud debemos
antes repasar algunos factores determinantes sociales, y de los otros, que las
explican, empezaríamos a hablar de las diferencias demográficas dentro de la ciudad.
Así, manifestamos que Madrid es una ciudad envejecida pues la proporción
de personas mayores de 65 años (20,3%) es mayor que el porcentaje de población
menor de 16 años (13,6%) en 2022. Ese índice que pone en relación el nº de
personas mayores con el de las más jóvenes se llama Índice de Envejecimiento y
su distribución en la ciudad es muy desigual territorialmente. Se ofrece a
continuación el mapa de la ciudad según se comporta ese indicador por barrios,
donde se aprecia que los más envejecidos se sitúan en el centro de la ciudad y
en el Oeste, superando en la mayor parte de ellos los 160 mayores de 64 años
por cada 100 menores de 16. Sin embargo, en el Sur y en el Este, zonas con
importantes problemas socioeconómicos como veremos a continuación, la población
es mucho más joven, rebasando en la
mayor parte de ellos el porcentaje de menores al de mayores. Destaca al
Nor-Este un grupo de barrios contiguos entre sí con población muy joven,
pertenecientes a los distritos de Hortaleza, Barajas y Fuencarral-El Pardo, zonas
de creciente y reciente urbanización.
El sobre-envejecimiento (mayores de 80 años entre todos los
mayores de 64) es importante, sobre el 35% en la ciudad, destacando los
distritos de mayores dificultades socioeconómicas (Sur y Este) en este
indicador, además de Moratalaz.
El mapa y el gráfico mencionados se ven a continuación.
Además, la presencia de población de origen extranjero es
muy importante, interesándonos especialmente la que procede de países en
desarrollo, a la que llamaremos simplemente “inmigrantes”, es decir, la que
mayoritariamente han llegado a nuestro país para mejorar su situación económica
y la de su familia, que es la que va a sufrir más problemas de salud y mayores
dificultades en sus condiciones de vida y trabajo, así como en el acceso al
sistema de cuidados. Son el 22,5% de la población de la ciudad, pero su
distribución es territorialmente desigual, concentrándose más en los distritos
del Sur, además de en Centro y Tetuán.

No obstante, merece una reflexión el hecho de la importancia
que tiene la división administrativa municipal, o el grado de desagregación
territorial, que es lo mismo, que usemos para representar o definir estas
diferencias. Como explica Julia Díez, del Grupo de Investigación en Salud
Pública y Epidemiología de la UAH, es la naturaleza del indicador que queremos
representar la que debe señalarnos qué división territorial es más conveniente.
Por ejemplo, una vez analizada la distribución de la población inmigrante por
distritos, si ampliáramos “la lupa” y quisiéramos ver lo mismo, pero por
barrios nos llevaríamos la sorpresa de que, aunque el distrito de Villaverde
reúne una proporción elevada de esa población, dentro de él sus barrios
muestran importantes diferencias, pues Butarque tiene menos del 21%, mientras
que San Andrés tiene más del 32%. Véase el mapa que se inserta a
continuación.

La tasa migratoria es la que en la actualidad mantiene en
términos positivos el crecimiento poblacional de la ciudad y de la mayoría de
sus distritos, ya que el crecimiento vegetativo es negativo (más fallecimientos
que nacimientos) desde hace algunos años, incluso antes de la pandemia. Y esto
sucede a pesar de que una gran parte de la natalidad está sustentada en las
mujeres extranjeras, como se observa en la siguiente gráfica. En el conjunto de
la ciudad las mujeres extranjeras tienen una fecundidad que supera en 5
nacimientos por cada mil mujeres al año a las españolas, alcanzando las mayores
diferencias, siempre a favor de la fecundidad de las que tienen nacionalidades
de otros países, en distritos como Villaverde (18 por mil más), Vicálvaro
(aproximadamente 17 por mil más) y Puente de Vallecas y San Blas (15 por mil
más).

En los distritos con mayores dificultades socioeconómicas la
natalidad de madres extranjeras es mayor proporcionalmente, aportando un peso
muy elevado a la natalidad general del distrito. Como se ve en la gráfica siguiente,
en Usera, Villaverde, Carabanchel y Puente de Vallecas las mujeres de
nacionalidad extranjera protagonizan más del 36% de todos los nacimientos anuales.
Sin salirnos del guion del crecimiento natural de la
población y si analizáramos ahora la mortalidad como fenómeno demográfico, en
la siguiente gráfica observamos que la tasa bruta de mortalidad tiende a
disminuir cada año, como es lo lógico en cualquier sociedad que avanza y donde
mejoran las condiciones de vida y trabajo de la gente. Decimos que esto es así,
como una constante, salvo “hecatombe” y, cuando lo decíamos no pensábamos que
un desastre como ese podría ocurrir, como realmente pasó en 2020 con la llegada
de la pandemia de COVID-19, cuya huella indeleble ha quedado también en la
demografía reciente.
Hacer de la necesidad, virtud: agregación de distritos.
Clúster de distritos por desarrollo humano.
Desde el inicio de estos trabajos echábamos de menos la
posibilidad de hacer análisis territoriales dentro de la ciudad de algunos
fenómenos poco frecuentes y, por tanto, de prevalencias bajas, cuando los datos
provenían de registros individuales (encuesta). Las muestras que siempre hemos
manejado en esas encuestas, aunque indudablemente grandes para el conjunto de
la población (por encima de 8.000 personas), se quedan algo escasas en el
análisis distrital (algo más de 380 personas por distrito), lo que para ese
nivel de desagregación y en el hipotético caso de haberse obtenido por muestreo
aleatorio, solo aseguran un error muestral de +/- 0,05 para p=q=0,5. Siendo
razonable, esta precisión queda pequeña estadísticamente cuando se estudian esos
fenómenos de frecuencia baja, en especial en el análisis de diferencias territoriales,
en el que los rangos de imprecisión (acotados por el Intervalo de Confianza del
95% -IC95%-) no deben superponerse para ser demostrativos de esas discrepancias.
Por todo eso, es decir, más por necesidad que por virtud, se buscó la manera de
juntar algunos distritos de la ciudad con algún criterio común que nos ayudara
a incrementar el tamaño de las muestras donde estudiar esas diferencias
territoriales.
De ahí surgió la idea de utilizar el concepto moderno de
“desarrollo humano” (ver los trabajos de Amartya Sen y del PNUD desde 1990) que
nos habla de que desarrollo es algo diferente a riqueza material y que tiene
más que ver con la posibilidad cierta de vivir una vida larga y saludable,
tener acceso al conocimiento y unos recursos mínimos como para “poder llevar
una vida decorosa”. Por tanto, y remedando esa visión agregada en el territorio
(esperanza de vida al nacer, nivel educativo y PIB per cápita) y la misma metodología
que utiliza el Fondo de Naciones Unidas para el Desarrollo para el cálculo del
Índice de Desarrollo Humano (IDH), desde 2004 obtenemos un índice de desarrollo
por distritos (Índice Combinado de Salud, Conocimiento y Renta o ICSR) a partir
de la esperanza de vida al nacer, la tasa de residentes con nivel de estudios
por encima de secundarios y la renta disponible per cápita. Una vez obtenido y
mediante un análisis de clúster, logramos agrupar en 4 clases los 21 distritos,
juntando en cada una a los que más se parecen entre sí y más se diferencian de
los demás en esos 3 indicadores estudiados conjuntamente, denominando a los
clústeres resultantes como de alto, medio-alto, medio-bajo y menor desarrollo
humano.
A continuación, se representan los 3 indicadores que
componen el índice según su evolución en 2001, 2016 y 2019 (el último), así
como el propio índice (ICSCR).
En fin, en el ultimo análisis obtuvimos este mapa de los
distritos de la ciudad agrupados según desarrollo humano en 4 categorías:
Como se observa el grupo de mayor desarrollo se circunscribe
a la almendra central (sin Centro, Tetuán ni Arganzuela), mientras que el de
menor desarrollo se concentra en los distritos del Sur. Si ampliamos la visión
y a estos les sumamos los de “desarrollo medio bajo” tenemos, de nuevo, el mapa
de “la línea de la pobreza” delimitada por carreteras nacionales al que aludían
algunos estudiosos en los años 90. Leyendo las etiquetas apreciamos las grandes
diferencias en los indicadores sobre los que se obtienen los clústeres entre el
de mayor y menor desarrollo, comparados con la ciudad en conjunto, en especial
en tasa de estudios superiores (3,7 veces mayor en el primer grupo) y en renta
(3 veces inferior en los de peor situación).
En todo caso es interesante insistir en que estas visiones
agregadas y definidas a partir de medias aritméticas tienen la dificultad de no
informar acerca de la magnitud que tienen los grupos que se alejan de esa
media, en especial si es por debajo, ni la profundidad de esa divergencia. Hace
tiempo se subsana esta carencia informativa adosando al dato de centralización
(ICSCR en este caso) la tasa de pobreza, por ejemplo, que aproximadamente
delimita qué porcentaje de personas se “queda fuera” de ese reparto o de la
situación más favorable de la mayoría. Es un tema especialmente relevante en
una ciudad como esta en la que la desigualdad es muy grande, al igual que la
pobreza.
Como se ve en este gráfico que obtuvimos de la curva de
Lorenz de la distribución de renta y población en los barrios de Madrid en el
periodo 2013-2016, el Índice de Gini fue de 0,19 y la mitad de la población (la
que vive en los barrios más pobres) acumula el 38% de la renta. Además, el 10%
de la renta total de la ciudad distribuida en barrios la acumulan los 19
barrios más pobres (aproximadamente 520.000 habitantes) frente a los 5 barrios
más ricos (unos 87.000 habitantes) que acumulan también otro 10% de la riqueza
(GAP10/90).

Cabe destacar, no obstante, que el Índice de Gini
poblacional en la ciudad es superior al señalado aquí que, como se indica,
procede de un análisis en el que la renta y la población están agregadas en los
barrios de la ciudad. Según el INE y el Departamento de Estadística municipal
ese índice para la población de la ciudad fue de 0,37 en 2019, mientras que en
España, ese mismo año, se quedaba en 0,33, diferencia notable que habla mal de
la equidad en nuestra ciudad ya que, como se sabe, mayor índice significa más
desigualdad (valor máximo 1 y mínimo 0).
Indicadores de salud
y su relación con determinantes sociales
Herramientas para el análisis de la vulnerabilidad ligada
al territorio: el Índice de Privación.
Con el ánimo de conocer no solo el desarrollo sino también
la precariedad en los territorios, y con objeto de caracterizar aquéllas zona
de la ciudad (distritos, barrios, secciones censales) con mayores problemas
socioeconómicos (privación material) calculamos un Índice de Privación (IP)
compuesto de ciertas variables que pueden definir esta situación, componiendo
un indicador integral a partir de todas ellas de forma equiponderada. En el
Estudio de Salud de la ciudad de Madrid de 2014 se publicó un informe
monográfico con un primer Índice de Privación (2011-2014), que tiene
continuación en el último Estudio (2022) donde se publicó otro, el
IP’21 de Madrid Salud, más actualizado, que tiene la ventaja de que sus
componentes se obtienen a partir de fuentes de datos municipales, casi todas
disponibles “en tiempo real”, siendo susceptible, por ello, de actualizaciones
prácticamente permanentes.
Es importante señalar que el IP’21 oscila entre el valor 0,
la menor privación, y el 1, la máxima, y que se dispone para áreas grandes y pequeñas
en la ciudad, y tiene como componentes:
- ü Baja renta per
cápita (2017)
- ü Tasa abstención
electoral (2021)
- ü
Tasa población de 30
a 64 años con estudios secundarios o menos (2021)
- ü
Tasa de desempleo
registrado en la oficina de empleo de 16 a 64 años (2021)
- ü Tasa de inmigrantes
económicos según país de nacimiento (2021)
A continuación, se puede ver, en los mapas correspondientes,
la distribución del IP’21 según las 3 divisiones territoriales con que
trabajamos, agrupados y coloreados en deciles de privación por natural break para las áreas
administrativas más grande o en 32 colores, según el mismo sistema, para las
secciones censales.
En las sscc se aprecian, como es lógico, los valores más
extremos, según este resumen.
A continuación, en quintiles sobre las sscc (de verdes a
rojos), vemos los mapas de la distribución de cada componente:
En relación a la abstención electoral extrema y su relación
con la exclusión social se puede repasar lo que
Braulio Gómez y Manuel Trujillo escribieron para el Observatorio social
de La Caixa (“Urnas
vacías en los suburbios de las ciudades”): “Los ciudadanos de
algunos barrios (de las grandes ciudades) van a colegios y universidades (muy)
caras, tienen trabajos (muy) bien remunerados y los domingos de elecciones
llenan las urnas. Los del barrio que queda al otro lado de la carretera
abandonan de forma (muy) temprana el colegio, tienen (muy) altas tasas de
desempleo y nunca incluyen sus preferencias en el sistema democrático. Las
ciudades están llenas, más llenas que nunca, pero las urnas están vacías.
Bueno, en realidad sólo las de los barrios que quedan en el lado incorrecto de
la carretera.”
Las mayores brechas entre quintiles para el IP’21 y cada uno
de sus componentes los observamos según la siguiente magnitud:
1º.-
La inmigración (3,58 veces mayor en el Quintil 5 que en el Quintil 1)
2º.-
Indicador educativo (3,05 veces)
3º.-
La renta (2,79 veces más el de menos privación que el de más privación)
4º.-
El paro (2,67 veces) y
5º.-
La abstención (2,47)
La capacidad explicativa y, por tanto, la utilidad de este
índice se puede probar, de alguna forma, observando cómo se comporta en
relación, por ejemplo, con la mortalidad de los hombres (Razón de Mortalidad
Estandarizada -RME- de 2010-2014):
Efectivamente en el quintil de máxima privación (Q5) la
mortalidad es máxima, observando que existe un claro gradiente directo entre
esa privación de las sscc y la tasa de mortalidad de los hombres ajustada por
edades (RME). Con la RME de las mujeres no se aprecia ese mismo gradiente, registrando
tan solo un 3% más mortalidad en Q5 que en Q1.
Además, de los 5 componentes del IP en las sscc los que mejor
correlación hallron con la mortalidad fueron la abstención y el desempleo,
ambos 0,364 (siempre con p<0,05).
Recientemente se publicó el Atlas de España según un IP obtenido
por sscc, con datos de 2011. Estos indicadores se construyen habitualmente a
partir de datos censales lo que determina que a su publicación muchos de ellos
se hayan quedado algo obsoletos (los censos son decenales), por lo que la
aportación que hacemos con nuestro trabajo (IP’21 MS) a partir de datos
procedentes de fuentes municipales (la mayoría del Padrón de Habitantes -PH-) tiene
una validez y una capacidad explicativa de los fenómenos de la salud
equivalente y más actualizada, aunque se calcule con otras variables y otra
metodología. Cabe señalar, no obstante, que la posición relativa de cada sscc
respecto a las demás según los IP se modifica poco con los años (“teoría del
ascensor”) y con los cambios metodológicos. A continuación, se observa el mapa
nacional referido con su fuente, donde se observa que, tras agruparse y
colorearse por quintiles, la privación más grande en España se sitúa a la
izquierda y por debajo de una línea hipotética que iría de Asturias a Murcia,
quedando el resto del territorio (por encima y a la derecha de la línea) en
mejor situación relativa. Si se compara con el mapa presentado del IP´21 de
Madrid insertado un poco más arriba, se nota que en la ciudad la mayor
privación responde a una imagen centrífuga y se concentra preferentemente en la
periferia, en especial del Sur y el Este.

Joan Benach, en el año 2000, estableció que la mitad de
España con peores datos socioeconómicos tendría un exceso de mortalidad
respecto a la otra media, según tasas ajustadas de mortalidad, de unas 35.000
personas al año, que serían hipotéticamente susceptibles de no fallecer si mejorasen
esos determinantes sociales en esa España precaria. En la ciudad de Madrid, con
el mismo método hemos calculado ese exceso en unas 3.600 personas/año, esto es,
aproximadamente un 13% del total.
La esperanza de vida: La magnitud de la inequidad territorial,
la sensibilización y el debate político.
Pero no hay un indicador que tenga la capacidad de llegar y
sensibilizar a la población sobre las inequidades en salud como la esperanza de
vida (EV), no solo porque el concepto sea muy asequible y sencillo de interpretar
sino porque desde el punto de vista de la epidemiología es un gran índice
integral de la salud de una población, aunque paradójicamente proceda de la
situación más antagónica a la salud, cual es la muerte. Tiene la enorme ventaja
de que, a diferencia de otros indicadores globales como las tasas butas de
mortalidad, no necesita transformaciones para su comparabilidad. Hace muchos
años creíamos que el desarrollo humano era equivalente a la riqueza material y
representábamos el nivel de salud de una población con la tasa de mortalidad
infantil. Cuando este indicador de mortalidad, que indudablemente tiene un
suelo difícil de rebajar con los conocimientos actuales, dejó de ser sensible a
las mejoras en la salud general hubo que buscar otras alternativas más solidas
y prácticas, encontrando en la EV esa supuesta panacea.
Los equipos que hemos elaborado los diferentes Estudios de
Salud de la ciudad de Madrid somos pioneros en calcular este indicador en la
ciudad y sus distritos (estudio de 2008) y, más tarde, en sus barrios (2014), logrando,
de alguna forma, que las inequidades en la salud en esta ciudad, certeramente
dibujadas a través de él, lleguen al conocimiento de la población general que
se pregunta a qué se deben esas diferencias y cómo se explican en las políticas
que se hacen. Tanto es así que el tema ha pasado a formar parte de “la agenda”
política, en especial cuando se acercan las elecciones locales, a lo que,
modestamente, creemos que hemos contribuido con nuestro trabajo. Si así fuera
no podemos más que estar satisfechos pues la sensibilización de la población y,
a partir de ella, la de los líderes que manejan los recursos públicos, forma
parte esencial del objetivo más importante que pretendemos alcanzar a partir de
nuestra labor de investigación (mejorar la salud de las personas).
Un fenómeno curioso que se repite cuando se presentan esos
resultados dispares es que la gente se pregunta cómo pueden ser posibles estas
diferencias cuando “todos disfrutamos de un mismo sistema sanitario universal
(en realidad, no es para todos y todas), gratuito, accesible y de calidad”, que
nos trata por igual. Esta dificultad para entender esa realidad se fundamenta
en el error común de creer que la salud de la población es el resultado directo
de la actuación del sistema sanitario cuando sabemos, desde el famoso informe
de Lalonde (Lalonde, Marc. «A New Perspective on the Health of Canadians», 1974),
que la mayor parte de los problemas de la salud de las personas, en nuestro
contexto de desarrollo, están fuera del sistema de salud.
Por lo general se tiende a deducir la magnitud de las
desigualdades territoriales en la salud dentro de las ciudades a partir de las
diferencias en EV entre los distritos o entre los barrios. En los distritos de
la ciudad de Madrid esta brecha en el decenio 2011-2021, según sexos, es
variable, mayor en hombres, con tendencia a la estabilización, alcanzando la
cota máxima en 2017 para los hombres (5 años) y en 2018 para las mujeres (3
años), como se ve en la siguiente gráfica.

Existe una idea muy exitosa para
representar estas diferencias cual es la que popularizó el Departamento de
salud de Londres representando en un plano de una línea del metro de esa ciudad
(Jubilee line) la esperanza de vida de los hombres que viven cerca de cada
estación, con datos agregados en el quinquenio 2008-2012, destacando el hecho
de que existen casi 6 años de diferencia en EV media (1,4 años si atendemos a
las diferencias mínimas según los intervalos de confianza 95% de las EV medias),
como se ve en la gráfica que se inserta a continuación. Además, se asegura, cada
parada en dirección Canning Town desde Westminster significa una caída de 1 año
en la EV media de los hombres (gradiente). Indudablemente el impacto de esta
representación se fundamenta, además de en todo lo comentado, en la constancia
de que cada día en nuestra rutina cotidiana de trasladarnos por la ciudad
atravesamos realidades muy diferentes (salud, nivel socioeconómico) o, lo que
es lo mismo, en un pequeño espacio geográfico coexisten mundos diversos donde
la gente vive vidas muy distintas y se enfrenta a problemas diferentes que
pueden determinar que la supervivencia sea notablemente distinta, lo que para
cualquiera pone en evidencia una inequidad difícilmente tolerable.

Como se señala, la idea ha sido tan aplaudida que la han
replicado en diferentes lugares y contextos, como en Barcelona con todo el
plano del metro para el conjunto de la población en 2014, donde destaca las
diferencia entre Pedralves (86,5 años) y Torre Baró (75,2), barrio popularizado
recientemente por los acontecimientos recogidos en la película “El 47”.
En Madrid, Joan LLoch en 2018, con datos nuestros de EV de
barrios pata toda la población, replicó el esquema en la línea 3 del metro de Madrid, como se
observa a continuación.
La idea de trasladar a este esquema las EV, no ya de
divisiones territoriales pre-establecidas (barrios, distritos), sino de la
población incluida en un búfer determinado alrededor de cada estación tras
georreferenciar población y defunciones, mejoraría mucho esta visión, aunque
exigiría un trabajo arduo, fuentes de datos muy afinadas y un diseño metodológico
impecable.
Finalmente, otros autores han desarrollado este mismo
planteamiento, aunque con otros indicadores. Se recoge a continuación lo que publicó
Javier Segura con la tasa de mortalidad general de zonas básicas de salud
ajustada por edades según el método indirecto (RME) trasladada a la línea de
cercanías 4 de Madrid. Como se ve, teniendo en cuenta que la RME de la
Comunidad de Madrid (referencia) es 1, se objetiva diferencias muy notables
entre Villaverde Alto (doble mortalidad que la Comunidad) y, por ejemplo, Tres
Cantos (algo más de un 30% menos que la referencia citada).

El recurrente interés de observar las diferencias en la
esperanza de vida con el fin de dar magnitud a las desigualdades en la salud
choca con algunas limitaciones. Por ejemplo, con la división territorial que
usemos para ello. Las diferencias entre barrios con datos extremos son mayores
que entre distritos, aunque lo son menos que entre secciones censales. A la
vez, la incertidumbre sobre los “datos medios” crece a medida que se comparan
territorios con menos población, aunque se agreguen varios años para intentar
paliar ese déficit, lo que se traduce en unos intervalos de confianza (IC95%) más
amplios (menos precisión). Entre otras consecuencias esto hace más difícil
encontrar diferencias realmente consistentes estadísticamente
(“significativas”), a pesar de que las distancias entre esperanzas de vida
medias sean llamativas.
Con las técnicas estadísticas que usamos para estos cálculos
(método Chiang II) no podemos estar seguros de que la EV media obtenida sea
exactamente la de la población, pero sí que en 95 de cada 100 veces el
auténtico valor estará dentro de su IC95%. En la reunión anual de la SEE de
2015 presentamos un sistema, al que denominamos “diferencias mínimas”, para
suavizar esas diferencias extremas, que preconiza señalar las distancias que se
establecen entre el IC superior del territorio con menor EV y el IC inferior
del que tiene mayor EV. En el análisis que hicimos del periodo 2013-2016
representamos en estos esquemas las diferencias medias y mínimas entre el mejor
y el peor dato medio de la EV en los barrios. Para hombres se aprecia cómo las
diferencias entre ambos extremos en hombres (El Goloso -93,71 años- vs Cuatro
Vientos -82,54 años-) es de algo más de 10 años si nos quedamos con la EV
media, pero se reduce a tan solo 2,2 años si observamos las diferencias
mínimas. Para las mujeres, como se ve, estas distancias entre la mejor EV
(también El Goloso -107,43 años-) y la peor (El Plantío -83,10 años-) es de 14
años y 7 años (media y mínima).


En relación con esto podemos abundar aquí en el impacto que
estas medidas de la inequidad tienen en el debate político. En el año 2021 se
desató cierta polémica cuando Pablo Iglesias, candidato a la Asamblea de la
Comunidad de Madrid, declaró que eran insoportables las diferencias en EV entre
barrios en la ciudad de Madrid, pues alcanzaban hasta 10 años, afirmación que
procedía, sin duda, de nuestro informe sobre las diferencias en la de los hombres
para (2013-2016), datos que anteceden. Rápidamente otros candidatos calificaron
de “bulo” la declaración del de Podemos, usando en su contra diferencias
también registradas por nosotros, pero entre distritos, que son, como se
comprende, mucho menores. En aquel periodo (2017) la diferencia entre los
distritos con los datos extremos era, para hombres, de 5 años (84,6 años de
Barajas vs 79,6 años de Puente de Vallecas). Todos estos datos están publicados
en el Estudio de Salud de la ciudad de Madrid de 2018, concretamente en el
monográfico sobre esperanza de vida y mortalidad, y se debe recalcar aquí que
para los distritos no se calculan los IC95% de sus EV ya que, debido a su
elevado volumen de población y las correspondientemente cuantiosas defunciones
anuales, estos intervalos son despreciables situándose, límite superior e
inferior, prácticamente sobre la cifra de la EV media.
En todo caso, fruto de aquel debate electoral se publicaron
noticias como la que se recoge a continuación, en la que el periodista
confunde, no sabemos si por desconocimiento de lo que son las divisiones
administrativas municipales o por mala fe, distritos y barrios, cuando la
realidad es que el candidato Iglesias acertó en la información que comunicó (brecha
de 10 años entre barrios). Para no ser del todo suspicaces diremos que es
cierto que, en ocasiones, se confunden, en el discurso dialéctico popular, unas
divisiones territoriales y otras (el popular “barrio de Salamanca” de Madrid es,
en realidad, un distrito), pero no es menos cierto que nunca hemos sido
partidarios de cifrar la magnitud de las diferencias en la salud a partir de
las distancias en este indicador de supervivencia pues, como queda probado,
hacerlo invisibiliza de forma tajante el efecto que el volumen de población
tiene en esa comparación, induciendo a errores con gran facilidad, en especial
cuando es pequeño. Por ello introdujimos el concepto de “diferencia mínima”, de
la misma manera que siempre hemos llamado la atención sobre el hecho de que su
presentación descontextualizada fácilmente incrementa, sin otros matices, la
creencia errónea de que la diferencia en la salud representada por esas brechas
radica, fundamentalmente, en el funcionamiento del sistema sanitario.

Si recurrente resulta ese, a veces, estéril debate, no lo es
menos el legítimo interés del investigador en comprobar qué relación existe
entre la EV en el territorio y un indicador socioeconómico de referencia,
habitualmente en el análisis entre países, el PIB per cápita. Entendiendo que
no significan lo mismo, hemos usado muchas veces la renta per cápita de los
distritos (Renta Bruta Disponible per cápita -RBDpc-) para esa observación. A continuación,
se pone un ejemplo de esa correlación (esperanza media de vida al nacer -EMVN-
vs RBDpc) para el año 2000 en los 21 distritos de la ciudad. La recta que se
dibuja es la que con más eficiencia une todos los puntos, esto es, la que mejor
“explica” la relación cruda entre ambos indicadores, destacándose el hecho de
que es claramente directa (a más renta, más supervivencia), anunciándonos, como
en todas estas aproximaciones observacionales de diseño ecológico, que los
distritos que se aproximan a la recta responden a la situación “normal” que no
es otra que aquella en que, en la ciudad, “una cosa se traduce en la otra” o,
elevando el símil, o que expone “la capacidad de esta ciudad en convertir riqueza
en salud”. Si admitimos que esto es así Puente de Vallecas y Chamartín, en
ambos extremos de la recta, certificarían esta relación en términos “de
normalidad”. Pero los territorios que se alejan de ella están reclamando
estudios adicionales que aclaren por qué viven situaciones tan distintas a “lo habitual”
para esa relación en la ciudad. Hablamos
especialmente de Fuencarral-El Pardo y Salamanca como ejemplo de “más EV” de
la que les corresponde para su renta, o, en el caso contrario, de Centro o Villa
de Vallecas, con “peor salud” de la que se podría esperar para su riqueza.
De manera coloquial diríamos que el 22,17% de las
variaciones de la EV dependen de las variaciones de la renta en los distritos,
según su R2.
En resumen, que con los datos más recientes, los que se
publicaron en el Estudio de 2022, la distribución de la EV al nacer en la
ciudad, por distritos y según sexos, queda como se ve en los dos mapas
siguientes, clasificados y coloreados en 5 grupos. Como se observa, mientras
que la peor situación en los hombres se tiende a concentrar en los distritos
del Sur y el Este, la de las mujeres se sitúa más bien en un eje
Oeste/Sur-Este. Los distritos de Puente de Vallecas y Centro están en los
peores lugares en ambos sexos.

Sin embargo, la esperanza de vida en buena salud (EVBS),
entendida como los años que se puede aspirar a vivir, de media, sin limitación
crónica para las actividades habituales, para los nacidos en 2017, y siempre
que se mantuvieran constantes a lo largo de toda su vida, no solo los riesgos
de morir a cada edad sino también los de sufrir esa limitación, se distribuye
en la ciudad según el mapa que se incluye a continuación. Como se ve las
diferencias también son notables entre distritos para toda la población sin
distinción de sexos, destacando la peor situación relativa del Sur, en especial
de Villaverde y Villa de Vallecas, además de Tetuán, y la mejor del centro de
la ciudad, sobre todo la de Salamanca y Ciudad Lineal. Para toda la ciudad la
EVBS de los hombres en 2021 fue de 63,2 años y de 62 años la de las mujeres,
mientras que, para España, según el INE en ese mismo año fue de 63 y 62,6 años,
respectivamente.
Según se ha documentado, este indicador de calidad de vida
refleja mejor las diferencias en la salud que el que solo habla de la
supervivencia (EV). Si aplicáramos aquí el mismo método de calibrar esa
distancia que hemos usado en la comparación de la EV en los barrios, las
diferencias mínimas, veríamos que entre el mejor y el peor distrito de la
ciudad esta diferencia fue de 4,6 años en 2017 (Villa de Vallecas 56,5
[53,1-59,8] vs Ciudad Lineal 67,7 [64,4-71,0]), aunque las EVBS medias fueran
de más de 11 años.
La esperanza de vida: de lo general a lo particular. Desagregando,
la realidad parece diferente. Si a
esta visión “macro” de la EV por distritos le contraponemos la distribución por
barrios, observaremos unos mapas completamente distintos. Eso se puede observar
en los que se ofrecen a continuación, en que las mejores y peores situaciones
se dibujan de otra manera o, al menos, de una forma complementaria. Desde
luego, llena de matices.
Dentro de los distritos con más problemas hay situaciones
muy diferentes, de la misma forma que en los que ostentaban las mejores cifras
hay territorios con datos inesperados por lo que tienen de mejorables. No
olvidemos que el dato distrital es un promedio de realidades distintas, unas
mejores que otras, que se invisibilizan unas a otras, pero que se ofrecen ante
nuestros ojos en toda su variedad cuando nos permitimos entrar al detalle. Por
ello siempre repetimos que es buena idea escoger el nivel de desagregación con
que trabajemos, si es que podemos hacerlo, pensando en lo que queremos representar,
de la misma manera que cuando pretendemos explicar un fenómeno de la salud,
quizás la EV, a partir de la distribución territorial de algunos determinantes
sociales deberemos escoger, siempre que se pueda, el área pequeña, en Madrid la
sscc, en la que la homogeneidad de la población en relación al determinante
está casi asegurada.
En el mapa que observamos más abajo vemos que, dentro del
distrito Moncloa-Aravaca, existen 3 barrios, El Plantío, Aravaca y Villamarín,
con datos de supervivencia de las mujeres bastante malos lo que, desde luego,
no se compadece con los buenos indicadores socioeconómicos del distrito ni de
sus barrios. Este hallazgo, reiterado en nuestros estudios, pasaría
desapercibido si no hubiéramos llegado a esta aproximación a ese nivel territorial.
Obsérvese, además, que El Plantío, el más distal de los tres, muestra datos muy
atrasados también para la esperanza de vida de los hombres. Si recordamos, unos
párrafos más arriba ya habíamos hablado de El Plantío por sus malos resultados
también en la EV de mujeres.

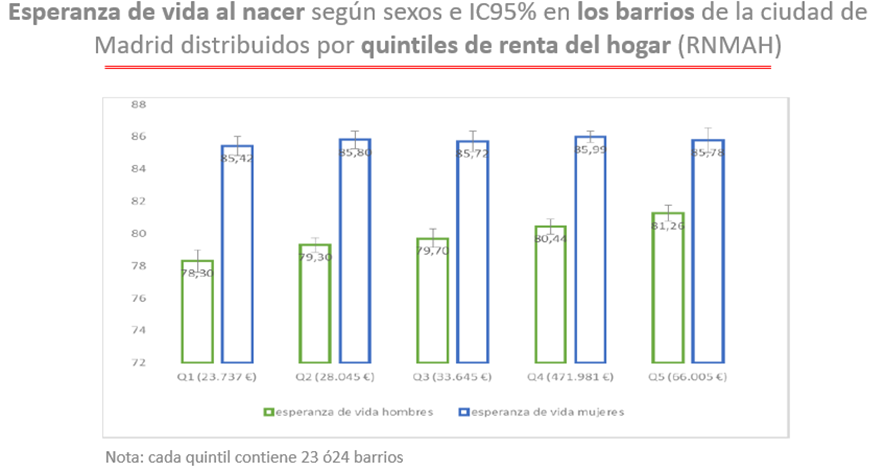
La relación, conocida, entre la renta, en este caso la Renta
Neta Media Anual del Hogar (2014), y la EV (2013-2016), también la de los
barrios, se observa con claridad en este gráfico, en que estos territorios se
han agrupado en quintiles del indicador económico, destacando el hecho del
claro gradiente que se establece para las EV de los hombres mientras que las de
las mujeres permanecen insensibles al dato de la renta. Sobre el hecho conocido
de que los indicadores socioeconómicos (renta, ingresos), tal y como los
calculamos, reflejan mucho más la actividad de los hombres que las de las
mujeres, no hay mucho más que añadir ante gráficas como esta:
La realidad, a vista de pájaro. Aproximación cualitativa
a las supuestas discrepancias entre el nivel socioeconómico y la salud en
algunos barrios con datos extremos en la expectativa vital de su población.
No hay nada parecido a conocer el terreno que se debe pisar
cuando analizamos los datos epidemiológicos que queremos interpretar. En caso
de no hacerlo, hoy en día tenemos algunos recursos que pueden ayudarnos. Cuando
calculamos por vez primera la EV de la población de la ciudad de Madrid según
sus barrios de residencia (EV agrupada en el cuatrienio 2009-2012) no
sorprendió que el barrio más destacado era El Goloso, en el distrito de
Fuencarral-El Pardo. Y nos extrañó porque teníamos la idea de que este barrio
era, en realidad, un inmenso descampado en donde se ubicaban, de forma más o
menos desperdigada, la Universidad Autónoma, el Hospital Psiquiátrico
Provincial y algunos cuarteles. Cuando cotejamos las fotografías satelitales
disponibles en la web comprendimos que en una esquina de ese barrio, en la
encrucijada de la cartera de Colmenar Viejo con la M-40, existe un “desarrollo
urbanístico” llamado Montecarmelo cuya parte más grande se ubica en el
limítrofe barrio de Mirasierra. Pero tras analizar con más detalle las fotografías
entendimos el dato que, momentos antes, era incomprensible para nosotros: se
trataba de una urbanización con viviendas unifamiliares separadas de gran
calidad, con jardín o espacios verdes privados, además de vistosas y amplias
piscinas particulares donde refrescarse cuando la canícula extrema sus rigores.
Las condiciones de las viviendas, su equipamiento visible y su entorno nos
habla con claridad de las notables condiciones de vida de la población que allí
habita.


Nos pasó lo mismo, pero, al contrario, cuando repetimos el
experimento en el barrio que obtuvo los peores datos de EV de hombres: Amposta,
en el distrito de San Blas. También se pueden estudiar esas fotografías, a
continuación. Los edificios, el entorno construido, la escasez de zonas verdes,
etc, también hablan elocuentemente de las condiciones de vida y de la
concentración de determinantes sociales adversos para la salud que, con
seguridad, afectan a esta población.
Indicadores de salud
y su relación con determinantes sociales
Las diferencias en el riesgo de morir en el territorio
urbano.
Los análisis de mortalidad, como la EV, son los más
importantes para determinar el nivel de salud de una población y sus
principales problemas, siendo sus datos muy fiables dadas sus fuentes, y
bastante eficaces, al menos para conocer los que causan desenlaces fatales. La
carga de enfermedad, es decir la determinada por las enfermedades crónicas, así
como la afectación que producen en la calidad de vida, son el complemento
necesario al conocimiento de la mortalidad, debiendo recabar la información necesaria
para su calcularla de los registros del sistema sanitario o de encuestas de
salud.
Aunque la EV procede de los datos de mortalidad, los
análisis del riesgo de morir ajustado por edades (tasas de mortalidad) y su
distribución territorial en la ciudad aportan, como es lógico, también una
información necesaria para explorar las inequidades en la salud. Puede verse a
continuación la tasa de mortalidad por todas las causas ajustada por edades en
los distritos de la ciudad, para hombres y mujeres, constatando, como se ve a
continuación, que los peores datos (mayor riesgo de morir tras eliminar el
efecto de la edad) se concentran en los distritos del Sur, además del distrito
Centro.

Si estudiáramos la mortalidad
prematura a través de las tasas de años de vida perdidos en relación a los
que se podían haber vivido según la EV de cada fallecido veríamos un
comportamiento en su distribución como el que se aprecia en los siguientes
mapas. Destaca la peor situación de Centro y Tetuán, especialmente para los
hombres y, en general, la de Puente de Vallecas, Latina y San Blas-Canillejas
para unos y otras. La mortalidad prematura en mujeres aparece con una tendencia
Oeste a Sur-Este, surgiendo de nuevo Moncloa-Aravaca como un distrito con peor
situación para las mujeres, como en las tasas ajustadas analizadas en los mapas
previos.

Si es cierto que los avances en la salud y, en general, en el
desarrollo y el bienestar de todos y todas han sido muy importantes en los
últimos decenios, no lo es menos el hecho de que algunos han avanzado
infinitamente más que otros y que, cuando hay problemas, unos los sufren más
severamente que los demás, de modo que, si fuéramos capaces de ampliar esta
foto retórica con un zoom amplio hasta ver los “pixeles” que la componen,
asistiríamos a la realidad que subyace: lo que realmente ha crecido y se ha
profundizado son las brechas que separan a unos de otros, dando lo mismo que
hablemos de países, regiones, territorios más pequeños o, incluso, grupos
sociales dentro de ellos.
Esto lo pudimos comprobar al analizar la evolución de la
tasa de mortalidad general de los hombres según grupo de distritos dentro de la
ciudad entre 2010 y 2017. Como se ve en la gráfica que se ofrece a
continuación: la tasa siempre es mayor en los de menor desarrollo y, algunos
años, su distribución mantiene un gradiente entre los clústeres que se explica
muy claramente por el desarrollo humano de los territorios, es lo que ocurre en
2011, 2016 y 2017.
Llama la atención también que, a pesar de las diferencias
claras, en 2010 ellas no alcanzan la rotundidad suficiente como para determinar
que existen estadísticamente entre grupos de distritos contiguos según su nivel
de desarrollo, considerando los IC95% de las tasas. Pero en 2011 la tasa de los
de menor desarrollo se incrementa notablemente, no ocurriendo lo mismo con las
de los demás grupos. Se trata, efectivamente, del año en que la crisis
económica de 2008-2010 (“crisis de las subprimes”)
impactó más claramente en la salud de la gente, y esta afectación exclusiva de
los hombres de los distritos en que se acumulan más dificultades es de una
magnitud que las diferencias entre ellos y los demás distritos se hace
significativa, manteniéndose esta distancia hasta 2017, en que los respectivos
IC95% vuelven a superponerse, desapareciendo, por ello, las diferencias
significativas entre distritos. Lo que ocurrió fue que incrementaron, por
tanto, las brechas, a partir del retroceso de los más vulnerables.

En 2019 realizamos una evaluación del impacto de las emisiones de la
incineradora de Valdemingómez en la salud de la población madrileña.
Sobre sus resultados, que se pueden estudiar en el documento al que se accede a
través del link insertado en el título que antecede, hay poco que comentar
excepto el hecho interesante de que si bien existe un exceso de mortalidad
general y por muchos grupos de causas entre la población que vive en las
cercanías de esa instalación industrial, en el distrito de Vila de Vallecas, no
es menos cierto que al “restar”, con técnicas estadísticas apropiadas, el
exceso de mortalidad que va asociado a las malas condiciones de vida que sufre
esa población, representadas por un elevado Índice de Privación, en este caso,
tal diferencia desaparece, encontrando, entonces, que el riesgo de morir en
esas secciones censales cercanas a la incineradora se iguala al del resto de la
ciudad, desapareciendo por tanto el factor proximidad a la misma de la
hipotética lista de los que justificarían esa mala salud detectada y
representada por las elevadas tasas de mortalidad.
Pero a raíz de ese trabajo estudiamos la distribución de la mortalidad
por todas las sscc de la ciudad (tasas de mortalidad ajustada por edades según
el método indirecto), tanto por todas las causas como por algunas concretas,
tras suavizar esos riesgos en relación a las tasas de las sscc colindantes y al
comportamiento y la tendencia geográfica de su distribución en el conjunto de
la ciudad.
El interés de estos mapas es, ante todo, el de la
localización eventual de clústeres de mortalidad por agrupaciones de sscc con
altos riesgos en determinadas zonas de la ciudad, que no se detectan en la
lectura de tasas sin agregar, ni en mapas de barrios o distritos.
En el siguiente mapa de barrios se observa para hombres y
mujeres cómo se distribuyen los riesgos de morir por todas las causas con una
escala de colores en quintiles según natural
break. Se aprecia en ellos que, para los hombres, esos excesos de
mortalidad se concentran especialmente en el Sur y Sur-Este, además de en el
centro, mientras que en las mujeres predomina lo que ocurre en algunas zonas
del Sur (dentro del distrito de Villaverde), algunas del distrito de
Carabanchel y, llamativamente, en el Oeste, en algunos barrios del distrito de
Moncloa-Aravaca. Este último dato, como
se ve, es coincidente con otros hallazgos ya señalados a partir de otros
análisis.

Pero si volvemos a las sscc, espacio preferente de estos
análisis por los motivos ya señalados, podemos examinar el exceso de mortalidad
en toda la ciudad en los mapas que se van a presentar. En el primero de cada
serie, tras colorear las sscc en 5 tonos por natural break, observaremos cómo se distribuyen las tasas ajustadas
(RR) y suavizadas.
En el segundo, el más exigente, se colorean por un lado las sscc
que tienen un exceso de mortalidad “estadísticamente significativo” según sus
intervalos de credibilidad (equivalente a los IC95%), mientras que, en el mismo
mapa se hace lo propio con las que tienen una mortalidad por debajo de la de
referencia, también de modo “estadísticamente significativo” y según el mismo
criterio. Quiere esto decir, en los primeros, que el extremo más bajo del IC95%
estará por encima de la unidad, lo que significa, en lenguaje coloquial, que se
trata de una tasa mayor que la de la ciudad “con seguridad” (“95% de
seguridad”), y en los segundos, que el extremo superior de su IC95% está por
debajo del 1, y con el mismo planteamiento, que “con seguridad” (del 95%) esa
población tiene un riesgo de morir más bajo que el de la población de la ciudad.
Por último, el tercero de los mapas que componen la serie,
informa de dónde se sitúan los “hot spot”, o zonas calientes, es decir dónde
existen agrupaciones de sscc en que el
valor central de la tasa de mortalidad (RR suavizado) está por encima del de la
ciudad (que siempre es el “1”), independientemente de si su IC95% incluye a la unidad o no, y en los que,
además, y según el cálculo bayesiano, la probabilidad a posteriori de que esa
tasa sea superior a 1 es de más del 80%.
En la primeria serie que vemos (mortalidad por todas las
causas en hombres en el periodo conjunto 2010-2014), la agrupación de sscc con
mayores riegos se sitúa claramente al Sur, en áreas que parecen transcender los
límites de los distritos (afectan a los dos de Vallecas), siendo de especial “contundencia”
el problema en algunas sscc de Villaverde y, de nuevo, en algunas de
Moncloa-Aravaca. Las sscc del barrio de El Goloso, de nuevo y trascendiendo al
nivel de barrio, muestran las mejores (más bajas) cifras de mortalidad.
Para las mujeres, y seguimos hablando de la mortalidad
general, los excesos están más difuminados en el mapa de la ciudad, con poca
tendencia a la agrupación, destacando, eso sí, algunas secciones de Villaverde,
más las conocidas del Oeste de la ciudad y el extremo Oeste de Fuencarral-El
Pardo (a pesar de lo llamativo de “la mancha” en ese distrito, pueden ser pocas
sscc). La buena situación de las sscc de El Goloso queda aquí también, muy
evidente.

La mortalidad por enfermedades cardiovasculares en los
hombres se distribuye como se ve en los 3 mapas siguientes para hombres,
primero, y para mujeres, a continuación. Para los primeros se pueden señalar
los hot-spot del Centro y Sur de la ciudad. La persistencia de los excesos de
mortalidad en las sscc adyacentes a la carretera N-VI (Oeste) sigue
interpelándonos en estos mapas. En los mapas de la mortalidad por enfermedades
circulatorias en las mujeres se refuerza la impresión de lo que se ha observado
en los mapas de los hombres, estando más difuminadas las sscc con exceso de
mortalidad, aunque la magnitud de los problemas en las sscc del Oeste parece
reforzarse.


La mortalidad en áreas pequeñas de la ciudad por
enfermedades respiratorias en los hombres (a continuación) ofrece en el mapa de
hot-spot una clara agrupación en un “cinturón” al Sur de la ciudad, aunque
dejando fuera las sscc de Villa de Vallecas, si bien debe señalarse que las
indemnes pueden ser pocas sscc, quizás en este caso tan solo una que puede ser muy
extensa, aunque de escasa población. Persiste aquí también la imagen de las
sscc al Oeste de la ciudad.
Para la mortalidad por enfermedades respiratorias en
mujeres, a continuación de los mapas de hombres, la imagen de hot-spot es muy
difuminada, apareciendo, de nuevo, las conocidas sscc del Oeste de la ciudad.
Los mapas del exceso de mortalidad por tumores en hombres y
mujeres, a continuación, ofrecen las imágenes que se ven, para los hombres con cierta
tendencia a agregación en sscc del Sur (correspondientes a los distritos de
Villaverde y Usera) y al Este, mientras que para las mujeres se observa cierta
tendencia a la concentración de este exceso en la zona Oeste de la ciudad, las
consabidas sscc adyacentes a la N-VI, y en el Centro-Oeste.
Para acabar con este abreviado atlas, vemos a continuación y
por separado la distribución de la mortalidad, y sus excesos, por cáncer de
pulmón en hombres y mujeres. En ellos hay una clara agregación de secciones al
Sur de la ciudad, correspondiente a los dos distritos de Vallecas más algunas
del Oeste de Villaverde. En el caso de las mujeres la concentración se sitúa por
encima de la anterior, en el Centro de la ciudad, con cierta tendencia al
Centro-Este, más las sscc del Oeste de la ciudad.
El territorio y la
distribución de problemas de salud y sus determinantes.
Indicadores de salud y su relación con los estilos de
vida.
Los problemas de salud relacionados con estilos de vida se
distribuyen territorialmente también en términos de desigualdad, como no podía
ser de otra forma ya que es conocido
sobradamente que en esos hábitos influyen de manera clara las condiciones de
vida de la población y las oportunidades que tiene de escoger maneras de vivir
más saludables, dependiendo estas, en gran manera, de la oferta de servicios
públicos asequibles a todos y todas.
El sobrepeso y la obesidad, los componentes de la llamada “epidemia
moderna”, la del sobrepeso, son un ejemplo de todo ello y en la ciudad de
Madrid conocemos bien cómo el nivel socioeconómico determina su distribución
social y, desde luego y por lo mismo, también la territorial. En la siguiente gráfica apreciamos la
distribución de la población según tipos ponderales en cada distrito.
Considerando que en la representación los territorios se han ordenado en
sentido descendente según su indicador de desarrollo, comprenderemos claramente
que existe un claro gradiente en la relación entre el incremento de las tasas
de prevalencia de sobrepeso y obesidad y el descenso del nivel de desarrollo,
de modo que el normopeso es un rasgo que caracteriza mucho mejor a las zonas de
más desarrollo de la ciudad que a las demás.

De la misma manera y esta vez analizado por grupos de
distrito, observamos en la siguiente gráfica extraída del último Estudio de
Salud que el sedentarismo en la ocupación habitual crece en la medida en que lo
hace el desarrollo de los distritos, todo lo contrario de lo que se observa en
el sedentarismo en el tiempo libre, pudiendo concluir que en los de mayor
desarrollo la gente tiene trabajos que exigen poco esfuerzo físico y en los de
menor desarrollo más frecuentemente trabajos manuales que exigen más actividad
física. El comportamiento antitético del sedentarismo en el ocio respecto al
otro se puede explicar en términos de la necesidad de descansar en el tiempo
libre si el trabajo habitual requiere esfuerzo físico, y no solo por el hecho
de escoger libremente llevar un estilo de vida más saludable.
Indicadores de salud y su relación con el sistema de
cuidados.
El sistema sanitario público, a pesar de ser universal, aunque
con algunas restricciones, gratuito y de calidad, funciona de manera diferente
según el territorio urbano y su nivel de desarrollo o, al menos, así lo
perciben los ciudadanos. En la última encuesta que realizamos (2021) la
población de cada clúster de distritos refiere de manera distinta, y con
gradiente contrario al sentido del desarrollo, su percepción de falta o
dificultad para encontrar la atención sanitaria necesitada por una lista de espera
excesivamente larga y por el colapso del sistema durante la pandemia de COVID-19,
en términos de que mayor desarrollo del distrito, implica menos percepción de
lista de espera larga y de colapso, mientras que la eventualidad de rehusar a
solicitar atención por temor a infectarse del SARS-Cov-2 en algún dispositivo
sanitario muestra una frecuencia casi igual para todos los clúster,
reconociendo esta situación aproximadamente uno de cada 5 ciudadanos. En la
siguiente gráfica se aprecia todo esto con claridad.

En relación con ello, la opinión negativa sobre el
funcionamiento del sistema sanitario público (SERMAS) en la ciudad es más
prevalente en los distritos más retrasados, manteniendo esta opinión adversa un
gradiente contrario al sentido del desarrollo de los distritos, como se puede
ver a continuación, de modo que la frecuencia de esa opinión es
significativamente mayor en los distritos de menor desarrollo, donde es
mayoritaria (50,5%), y de medio-bajo desarrollo (46,1%) que en los de mayor
desarrollo (36,7%).
En la gráfica siguiente a la comentada se observan las
diferencias en cuanto a la tasa de aseguramiento sanitario privado de los
ciudadanos madrileños por clúster de distrito. La mitad de la población de la
ciudad de Madrid tiene contratada una póliza de aseguramiento privado de salud,
o bien acude a la atención privada cuando lo necesita, tasa que supera en más
del doble a la de hace 16 años.
En relación a la capacidad adquisitiva, que parece ser el
elemento decisivo y, seguramente, a la percepción del funcionamiento del
sistema sanitario público, en especial la lista de espera para ser atendidos,
el aseguramiento privado complementario al público en la inmensa mayoría de las
veces es máximo en los distritos de mayor desarrollo, manteniendo también un
claro gradiente directo, siendo las distancias de tal magnitud que, según los
I95% de las tasas, cada grupo de distrito mantienen diferencias significativas
desde el punto de vista estadístico con el grupo contiguo. La tasa del clúster
de mayor desarrollo es el doble a la del de menor desarrollo.


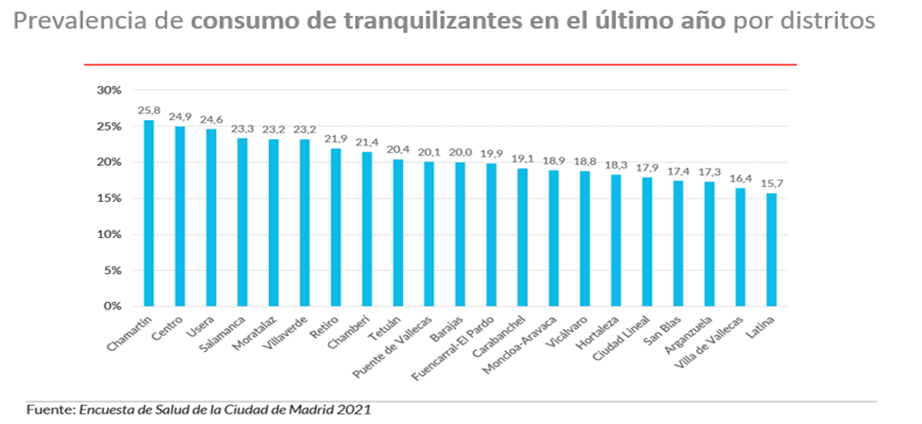
El consumo de medicamentos, en especial de psicofármacos y
analgésicos opioides, se ha convertido en un problema de las sociedades
modernas y, por tanto, también de la ciudad de Madrid. En las tres gráficas
siguientes se puede observar cómo se distribuye el consumo en el último año de
tranquilizantes (ansiolíticos, hipnóticos), antidepresivos y opioides en los
distritos de la ciudad ordenados, en cada caso, de mayor a menor tasa de
consumo.
En el de los primeros no se observan diferencias demasiado
marcadas entre distritos (un 10% de distancia entre la tasa de mayor y menor
consumo) ni, aparentemente, una preferencia para mayor o menor consumo en
relación con la situación de desarrollo del territorio.
En el caso de los antidepresivos las diferencias son más
marcadas (el de mayor consumo dobla la tasa del de menor consumo), apreciándose
de un vistazo que se consumen mucho más frecuentemente en los distritos de
mejor situación socioeconómica.
Por último, en el caso de los opiáceos las diferencias
también parecen más marcadas, superando en más de dos veces el consumo del
distrito que más lo hace (Puente de Vallecas, 19,4% de consumo anual) al del
que menos lo consume (Latina, 8,6%). Se deduce también de la gráfica que hay
cierta preferencia en el consumo por parte de la población de los distritos con
más dificultades socioeconómicas y de salud. Bien es cierto que en ellos se
acumula, como muestra evidente de la inequidad que estamos señalando en este
trabajo, la mala salud, siendo más grande allí la prevalencia de enfermedades
crónicas, en especial las que producen dolor como síntoma principal. Es este el
factor que más determina este consumo, observando en nuestro medio, con nuestro
sistema sanitario y con las restricciones a su obtención no pautada por un
profesional sanitario, que el consumo lúdico queda en niveles absolutamente
marginales.


La bucodental también, como área de la salud generadora de
importantes problemas que contribuyen de manera nítida a la carga de
morbilidad, en especial en los mayores, al no estar incluidos sus cuidados en
el catálogo de prestaciones cubiertas por el sistema sanitario público, se
distribuye según las posibilidades del bolsillo de las personas y, por ello, de
forma desigual en el territorio. Conforma, por tanto, un espacio cuya atención
universal reduciría de manera notable la inequidad que soporta la población
española y madrileña. Las diferentes percepciones de esta última sobre su
situación, se organiza de manera notoriamente diferente según el nivel de
desarrollo de los distritos agrupados en clúster según ese criterio, como se
aprecia en la siguiente gráfica del estudio de 2022, en el que se lee que la
tasa de prevalencia de percepción óptima de la salud dental y oral de los más
aventajados supera, de forma significativa, en más del 13% la de los distritos
más retrasados en desarrollo.

Indicadores de salud y su relación con el nivel
socioeconómico, agregados territorialmente.
Quienes residen en los distritos menos desarrollados sufren
con más frecuencia Inseguridad de acceso económico a los alimentos (IAEA), no
pueden asegurar una ingesta proteica suficiente y más frecuentemente
necesitaron acudir a alguna organización de las que brinda ayuda alimentaria
durante la pandemia de COVID-19. Como se aprecia en la siguiente gráfica las
diferencias en esos tres aspectos de la seguridad alimentaria son muy notables
en Madrid entre la población según la zona en que resida. El gradiente para
cada uno de esos tres indicadores entre grupo de distritos es claro, siendo
especialmente llamativas las diferencias en el primero de ellos (IAEA) entre el
mejor grupo y el más desfavorecido (casi 13,5% de diferencia entre sus tasas de
prevalencia).
Además, y en relación a lo visto, en la gráfica que va a
continuación de la comentada y que se ha extraído del estudio que realizamos en
2017 sobre el Estado
nutricional de los niños y niñas de 3 a 12 años de la ciudad de
Madrid (ver el estudio a través del link insertado), se aprecia que el
sobrepeso y la obesidad antropométrica, así como la obesidad abdominal, en la
edad infantil es notoria y significativamente mayor en los escolares que
residen en los distritos de menor desarrollo, marcando un gradiente claro entre
grupos de distritos, después de constatar que la tasa de prevalencia de esta
negativa situación de niños y niñas asciende a cifras muy preocupantes (41%, la
primera y 28,6%, la otra). La diferencia entre la tasa de sobrepeso y obesidad estudiadas
conjuntamente entre los escolares de las zonas de la ciudad con más problemas
de desarrollo y las más adelantadas (casi un 12%) también resulta muy llamativa,
llegado a demostrarse en ese trabajo que la relación del sobrepeso y la
obesidad con la dificultad para garantizar la alimentación adecuada todos los
días del mes, lo que hemos llamado IAEA, es directa e indiscutible.


Asociaciones y capacidad predictiva de algunos determinantes
con ciertos problemas de salud.
Por último, con datos de la Encuesta de Salud de la ciudad
de Madrid 2021, es decir, en este caso a partir de datos individuales de las
personas que compusieron la muestra de la Encuesta de Salud de la ciudad de
Madrid de 2021, cerca de 9.000 personas, que hemos agregado nosotros en
relación al distrito en las que residen, logrando, tras diferente análisis, identificar
qué problemas y situaciones de factores determinantes de la salud y qué
indicadores de salud resultan asociados al hecho de residir en alguno de
los de menor desarrollo de la ciudad (X2 o contraste de IC95%,
señalándose en este caso las tasas de prevalencias de esa zona y de la más
aventajada de la ciudad) o, subiendo en la evidencia causal, si el hecho
residencial predice la concurrencia del factor o del problema de salud
estudiado (distintos modelos de regresión logística multivariante binaria (RLM),
ajustados todos, al menos, por edad, sexo y alguna variable socioeconómica). En
estos últimos se aporta en el gráfico el valor de la Odds Ratio (OR) ajustada,
tomando siempre como referencia el valor correspondiente de la muestra de la
población que reside en los distritos de mayor desarrollo (OR=1).
Los factores determinantes o problemas de salud se sitúan en
la gráfica juntos y con el mismo color según al capítulo al que correspondan
(Determinantes sociales, del sistema de cuidados, de estilos de vida, del
entorno residencial o indicadores de mala salud), destacando el flujo de la
asociación (bidireccional) como líneas discontinuas, o como líneas continuas
(unidireccional de la causa a efecto) para las relaciones predictivas o
explicativas halladas en las RLM.
A pesar de la complejidad de la representación gráfica, o
quizás por ella, podemos destacar que el hecho de residir en las zonas más
deprimidas de la ciudad se asocia, además de lo señalado anteriormente, con
hacinamiento en el hogar, dedicar menos tiempo a las relaciones sociales, peor
calidad de vida en relación con la salud (CVRS), peor autopercepción de la
propia salud, peor salud mental y más probabilidad de sufrir depresión, mientras que se halla relación causal
(predice) con la necesidad de asistencia sanitarias no cubierta por motivos
económicos (NASNC) (80% más riesgo que en los distritos de mayor desarrollo),
el sobrepeso y la obesidad (20% más), la prevalencia de alguna enfermedad
crónica (50% más), insatisfacción con el sistema sanitario público (doble
riesgo), referir que la asistencia sanitaria necesitada no se recibió o se
demoró excesivamente por larga lista de espera (ASNROED) (60% más) o haber
sufrido COVID-19 de manera grave entre los que sobrevivieron a la infección (6
veces más riesgo en esta población que reside en esos distritos).

En resumen, la inequidad en la salud de la población de la
ciudad de Madrid, analizada territorialmente dentro de ella, es muy importante,
como ocurre en la mayoría de las grandes urbes. Como elemento fundamental en su
génesis destaca la desigual distribución territorial de los determinantes
sociales de la salud, además de una atención diferencial y peor del sistema de
salud en las zonas con población más vulnerable. Las desigualdades injustas que
la provocan es posible reducirlas e, incluso, eliminarlas desde las
intervenciones sanitarias, dándose el hecho de que, aunque algunas se fundamentan
en problemas (determinantes) estructurales, el sistema de cuidados, ofreciendo
a cada cuál la atención que necesita, puede amortiguar su efecto en la salud de
las personas.
Lo que, en realidad, no deja de ser otra cosa que el
funcionamiento normal de un sistema sanitario público, universal y de calidad, que
se debe orientar siempre hacia la equidad como premisa fundamental de su
actuación.
Muchas gracias por su atención.
.................................................................................................................................................................
Se puede descargar la ponencia completa en PDF pulsando en este link